¿Qué tan profundo debe ir tu implante? Posiciones supracrestal, crestal y subcrestal revisadas.
Francisco
Periodoncista

Table of Contents
En el siglo XIX, el economista italiano Vilfredo Pareto hizo un hallazgo curioso mientras trabajaba en su pequeño huerto.
Notó que un número muy pequeño de vainas producía la mayor parte de los guisantes.
Poco después, Pareto analizó otras áreas de la vida y vio el mismo patrón:
- El 80% de la tierra en Italia pertenecía al 20% de las personas.
- El 30% de las personas en el Reino Unido percibían el 70% de los ingresos totales.
Pareto siguió investigando y vio que este patrón se repite en muchas otras cosas de la vida.
Como la productividad: el 20% de las tareas en las que ponemos esfuerzo nos devuelve el 20% de los resultados.

¿Y en odontología?
Solo un 20% de los pacientes tratados con implantes no presenta mucositis, y alrededor del 20% de los pacientes tiene al menos un implante con periimplantitis (Lindhe, 2008; Lee, 2017).
Y parece que solo el 20% de la longitud total del implante soporta casi todo el estrés de las fuerzas de carga (Himmlová, 2004).
Y solo el 20% de los dentistas no recomienda Colgate.
Volveremos luego a uno de los puntos anteriores para debatir cuán profundo debe colocarse un implante; antes, hagamos un repaso de las diferentes posiciones.
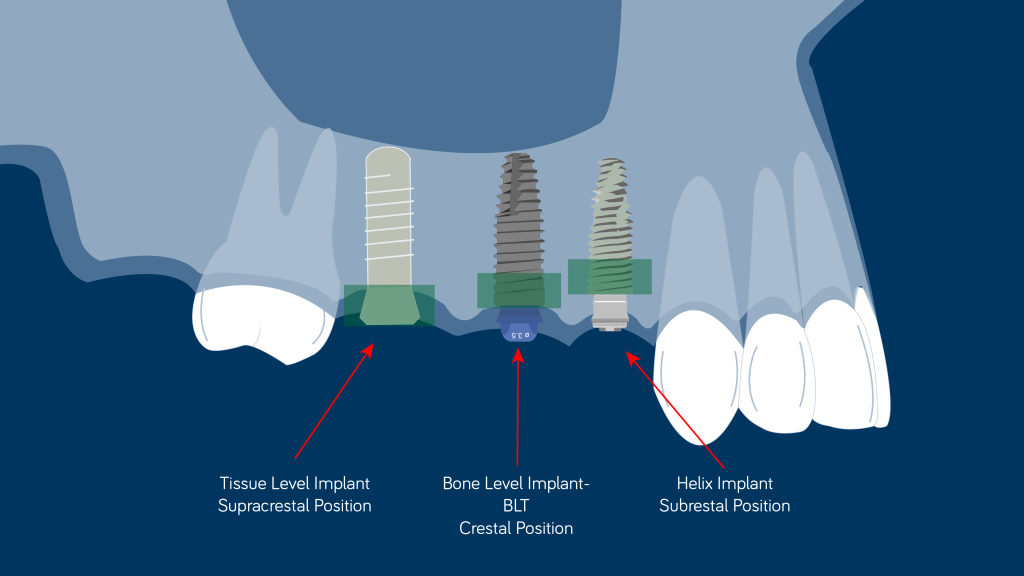
Posición supracrestal
El sistema de implantes más popular y con mejor respaldo científico, que muestra un comportamiento clínico superior a largo plazo, es el implante a nivel de tejido (Straumann®, Suiza), y justamente es un implante en posición supracrestal (Derks, 2014; Seungmin, 2018).
En esta infografía se explica el resultado esperado de este sistema en el largo plazo frente a otras marcas.
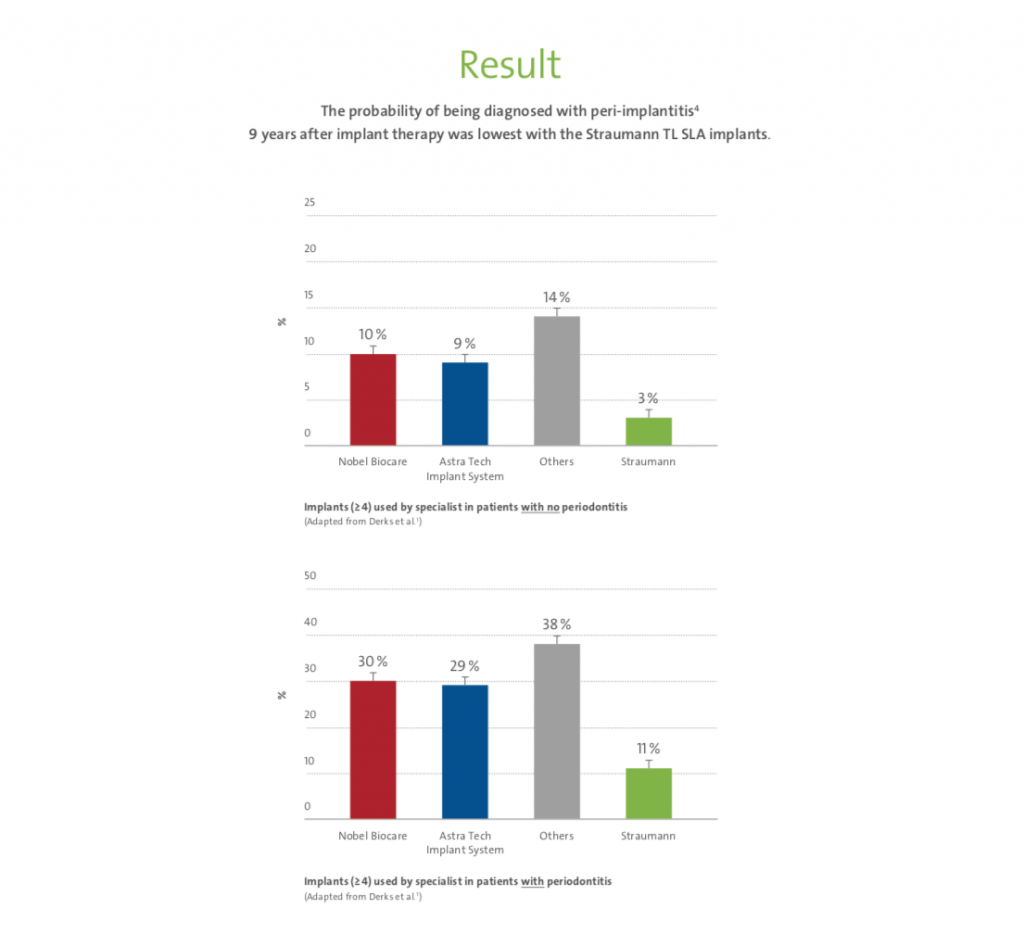
Las ventajas de este sistema provienen de situar la ranura entre el implante y el componente protético lejos de la cresta ósea.
Ese desplazamiento vertical asegura que las bacterias en la ranura, responsables de la reacción inflamatoria, no afecten al hueso (Ericcson, 1995; Hermann, 2001; Hermann, 2003).
Aunque cabe mencionar que ningún estudio clínico reveló influencia significativa de un diseño específico en la preservación de la cresta ósea (Abrahamsson & Berglundh, 2009; Lang & Jepsen, 2009), publicaciones más recientes sugieren que implantes con filosofía supracrestal podrían tener resultados más favorables a largo plazo en preservación ósea marginal y menor incidencia de periimplantitis (Derks, 2014; Seungmin, 2018).
Posición equicrestal
Se aceptaba una pérdida ósea marginal de hasta 1,5 mm (Albrektsson 1986), considerada un fenómeno inevitable ligado al establecimiento de la anchura biológica (Berglundh, 1991; Ericsson, 1995).
Estos hallazgos se basaron en los tipos de conexión de los aditamentos usados entonces, mayormente conexiones externas en posición equicrestal.
También es importante notar la relación directa entre pérdida ósea marginal y espesor de tejido blando (Abrahamsson, 1996; Linkevicius, 2009).
Esto sucede cuando un implante se coloca en un biotipo grueso:
Y esto ocurre cuando el biotipo es fino:
Otro artículo en Periospot ya describió el platform switching.
Según una revisión sistemática reciente, los implantes colocados de forma equicrestal muestran mayor pérdida ósea marginal (Schwarz, 2014).
Posición subcrestal
Colocar un implante en posición subcrestal puede tener un impacto clínico positivo, sobre todo en la zona estética, donde lograr un perfil de emergencia armónico es obligatorio (Novaes, 2009).
También se demostró que cuanto más subcrestal se coloca el implante, menor es la pérdida ósea marginal (Degidi, 2011; de Castro, 2014).
Además, colocar el implante más subcrestal ayuda a evitar la exposición de la parte metálica del implante cuando hay tejido blando fino (Jung, 2007).
Otra ventaja de la posición subcrestal es que puede ayudar cuando la dimensión vertical está reducida.
Pero, desde el punto de vista biomecánico, ¿cuál sería la ventaja de colocar el implante subcrestalmente?
Parece que el hueso cortical es el responsable de la distribución y transmisión de las fuerzas oclusales; aunque las publicaciones que lo respaldan son de 1993 y quizá la densidad ósea empleada no fuera tan precisa (se calculó con TC de una maxila seca), tiene sentido, pues la pérdida ósea marginal se observa cuando hay sobrecarga del implante.
Estas fuerzas compresivas de sobrecarga deben estar por debajo de 100-130 MPa para evitar la reabsorción ósea alrededor del cuello del implante (Natali 2003).
Pero lo interesante es que, si la misma fuerza compresiva se aplica a un implante subcrestal y a uno equicrestal, el pico de estrés compresivo será diferente: el implante colocado a nivel de cresta superará el límite fisiológico del hueso cortical (Sotto-Maior 2014).
Esto también se observó en la clínica: los implantes subcrestales tuvieron mayor tasa de supervivencia e incluso crecimiento óseo coronal alrededor de la interfaz implante-pilar (Lee 2010).
En los movimientos oclusales también aparecen fuerzas tensiles, que pueden inducir la expresión de BMP-2 y BMP-4, estimulando la osificación, pero nunca deben sobrecargar el implante, porque producirían el efecto contrario (Sato, 1999).
Resumiendo, los implantes subcrestales completamente embebidos en hueso trabecular generan las menores tensiones y deformaciones en comparación con los colocados en posición equicrestal (Sotto-Maior, 2014).
¿Significa esto que todos los implantes deben colocarse subcrestalmente?
Para nada. Algunos implantes están preparados para posicionarse subcrestalmente.
Depende del tipo de conexión. No tendría sentido colocar subcrestalmente un implante con conexión externa.
Se ha informado que algunos implantes de dos piezas producen un impacto muy negativo en la pérdida ósea marginal (+/- 2 mm) cuando la ranura entre el implante y el pilar ronda los 50 µm (Hermann, 2001a; Hermann, 2001b).
Esto significa que la posibilidad de colocar implantes subcrestalmente dependerá del tipo de conexión que minimice la filtración bacteriana (Berglundh, 2005).
Otro punto crítico es la superficie del pilar conectada al implante. Una superficie con características específicas puede integrarse al hueso cuando se conecta a un implante subcrestal (Welander, 2009).
Desde el punto de vista biológico, esto puede ser una ventaja, porque la conexión pilar-hueso marginal ofrece protección extra frente a patógenos que busquen colonizar la superficie del implante y provocar periimplantitis.
Imagina colocar el implante subcrestal con toda la micromovilidad entre pilar e implante: bombearía residuos del gap hacia la anchura biológica, promoviendo pérdida ósea marginal (Zipprich 2007).
Da miedo, ¿no?
El video anterior es de la investigación del Dr. Zipprich. Puedes ver en su web la micromovilidad de diferentes conexiones implante-pilar.
Recuerda: la conexión tipo Morse es la más favorable para posición subcrestal. Además, el implante debe tener un desajuste horizontal entre el pilar y el hombro del implante.
Esta característica, llamada platform switching, aleja la ranura implante-pilar de la cresta ósea. Si irritantes crónicos infiltran esa ranura, el tejido inflamatorio se desplazará horizontalmente hacia la conexión y dentro de una “zona segura” creada por el platform switching (Canullo, 2010).
Aun así, es clave mencionar otros factores que pueden contribuir a la remodelación ósea alrededor del implante:
- Trauma quirúrgico (Brägger, 2005)
- Sobrecarga oclusal (Pontes, 2008)
- Periimplantitis (Berglundh, 2002)
- Micromovimientos entre implante y pilar (Zipprich, 2007)
- Anchura biológica (Berglundh, 1991)
- Anatomía del implante en la región crestal
Conclusión
Si la biología de los implantes también sigue el principio de Pareto y solo el 20% del implante soporta la carga oclusal, es lógico asumir que esa parte debe situarse donde el hueso tenga mejor respuesta a la carga.
Como los osteocitos juegan un papel importante en esta respuesta positiva, y el hueso trabecular tiene más osteocitos que el cortical, podemos plantear que el hueso trabecular posee mejores propiedades biomecánicas para estabilizar estímulos mecánicos y lesiones externas (Anibali 2012).
Además, si optamos por una filosofía submersa en vez de equicrestal o supracrestal, no todos los sistemas pueden colocarse subcrestalmente; en estos casos, los implantes con conexión tipo Morse son los más adecuados (Degidi, 2011; de Castro, 2014).
Por último, debemos mencionar la filosofía “un pilar, una vez” para la posición subcrestal. Colocar el pilar transepitelial el mismo día de la cirugía es esencial para evitar un segundo tiempo quirúrgico (si se usara un tornillo de cobertura habría que reabrir, provocando más trauma).
Además, la desconexión del pilar de cicatrización, del provisional u otros pilares directamente en la conexión puede causar migración apical de la cresta ósea y recesión de tejido blando (Abrahamsson, 1997).
Es importante mencionar que, si el implante no alcanza al menos el torque recomendado para el pilar definitivo —por ejemplo 32 N.cm en el pilar GM de Neodent—, el torque inicial debe ser menor que el torque de inserción del implante. Tras la cicatrización, se aplica el torque definitivo al pilar.
Asimismo, los implantes con ISQ bajo (<60) deben manejarse en dos fases para evitar micromovimientos durante la cicatrización (Szmukler-Moncler, 1998). Esta pseudo-carga podría comprometer la osteointegración (Touati, 2001).
En el video siguiente puedes ver el protocolo de colocación subcrestal (Implante Neodent GM, Straumann Group).
Para terminar, recordemos la canción de los Bee Gees, “How Deep Is Your Love”, que parece decir que cuanto más profundo es el amor, mejor. Quizá podamos aplicar ese principio a los implantes: “cuanto más profundo el posicionamiento”, mejor, pero siempre con cautela y conociendo bien el sistema de implantes que manejamos.
Un sistema de implantes es como un novio: si no lo conoces bien, puede darte muchos problemas.
Comments
0 totalLoading comments...
Anterior
Socket Shield arruinó a los hombres. Pocos entienden esto.
Siguiente
Cómo construir un portafolio dental que realmente abre puertas: guía de quien los revisa
Artículos relacionados

4 técnicas de obtención de tejido conectivo para tu práctica diaria
15 min read
¿Cuánto tiempo debo esperar tras preservar el reborde alveolar? Guía de tiempos
3 min read
